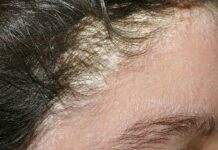
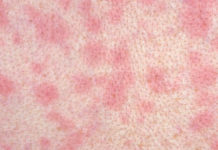
Определение. Трофическая язва венозной этиологии представляет собой дефект кожи и глубжележащих тканей голени, возникающий в результате хронического нарушения венозного оттока и незаживающий в течение шести недель.
Венозные язвы обнаруживают у 1-3% взрослого населения России. Общее количество больных, имевших в анамнезе, или страдающих в настоящее время венозными язвами нижних конечностей венозной этиологии достигает 6% популяции. Эти данные нуждаются в уточнении в ходе целенаправленных эпидемиологических исследований.
Основными нозологическими причинами развития венозных трофических язв служит варикозная и посттромботическая болезнь, реже — врожденные артерио-венозные мальформации.
Среди патогенетических механизмов, ключевую роль играют динамическая венозная гипертензия, венозный отек и микроциркуляторные нарушения с развитием микроангиопатии, а также молекулярно-клеточные механизмы (макрофагальные реакции, активация металлопротеиназ и др. ). Клапанная недостаточность перфорантных вен является важным, но не единственным фактором, приводящим к развитию трофических нарушений кожи. Об этом свидетельствуют венозные язвы, развивающиеся в отсутствии низкого вено-венозного сброса.
Закрытые трофические язвы относят к С5, открытые к — С6 клиническим классам по классификации СЕАР.
Дополнительно, могут быть использованы классификации, описывающие глубину язвенного дефекта и его площадь.
- I степень – поверхностную язву (эрозию) в пределах дермы;
- II степень – язву, достигающую подкожной клетчатки;
- III степень – язву, пенетрирующую до фасции или субфасциальных структур (мышцы, сухожилия, связки, кости), в полость суставной сумки или сустава.
- Клинический осмотр с тщательной оценкой жалоб и анамнеза.
- Выявление коморбидных заболеваний, влияющих на течение трофических язв (сахарный диабет, метаболические нарушения, ожирение, атеросклероз и др. ).
- Оценка сосудистого статуса с обязательным определением пульсации на артериях стопы.
- Оценка местного статуса: в подавляющем большинстве случаев венозные язвы располагаются по внутренней поверхности нижней трети голени, реже захватывают другие поверхности голени или носят циркулярный характер. Венозная язва представляет собой хроническую рану, для которой характерно сочетание признаков сразу всех трех фаз течения раневого процесса. Тем не менее, с точки зрения выбора тактики местного лечения трофической язвы необходимо оценить, какие явления превалируют в настоящий момент. Для первой фазы раневого процесса ( воспаления), характерно наличие некроза и гнойного отделяемого. На этом фоне отдельные участки язвы могут быть покрыты фибрином, а также вялыми и бледными грануляциями. Края язвы и окружающие её ткани уплотнены. Вторая фаза раневого процесса характеризуется наличием яркой грануляционной ткани. Активная эпителизация и формирование рубца характерны для III-ей фазы.
- Определение состояния периульцелярной зоны, для которой характерно наличие гиперпигментации, индурации, липодермосклероза, реже явлений экземы и дерматита.
- УЗДГ с измерением лодыжечно-плечевого индекса. Снижение данного показателя ниже 0, 8 или увеличение выше 1, 5 свидетельствует о наличии серьезной сопутствующей артериальной патологии.
- УЗ-ангиосканирование при планировании хирургического вмешательства.
- Рентгеноконтрастная ангиография или КТ при подозрении на артерио-венозную мальформацию.
Лечение трофических язв венозной этиологии можно разделить на два этапа. Первый этап подразумевает закрытие трофической язвы с помощью консервативных мероприятий. Второй — включает мероприятия, направленные на профилактику рецидива. Данный алгоритм успешно применим у 2/3 пациентов. Показанием к операции при активной трофической язве служит неэффективность адекватного консервативного лечения. В свою очередь отчетливый клинический эффект от рационального консервативного лечения в течение 6-ти недель позволяет рекомендовать его продолжение вплоть до полного закрытия язвенного дефекта.
- Диета. Ограничение пищи, способствующей задержке жидкости в организме (солений, острых приправ и др. ). Предпочтение следует отдавать овощам и фруктам с высоким содержанием витамина С и биофлавоноидов. Целесообразно расширить рацион за счет рыбы и птицы, для обеспечения поступления в организм легко усвояемых белков. Необходимо уделять внимание профилактике запоров, которые могут увеличивать венозную гиперволемию нижних конечностей.
- Режим. Пациентам с венозной трофической язвой не следует долго стоять или сидеть. Если профессиональная деятельность больного не позволяет исключить длительные статические нагрузки, воздействие высоких или низких температур, необходимо освобождение от работы вплоть до полного закрытия трофической язвы или освидетельствование во ВТЭК. Во время ночного пациенту рекомендуют держать ноги в приподнятом положении (выше уровня туловища на 15 – 20 см).
Антибактериальные препараты. Показанием к проведению антибактериальной терапии служат признаки острого инфекционного воспаления мягких тканей, окружающих трофическую язву, или высокая степень ее бактериальной контаминации, составляющая 107 и более микробных тел на грамм ткани. В идеальном варианте необходим посев с идентификацией микробной флоры и определением ее чувствительности к конкретному антибиотику. Возможно и эмпирическое назначение препаратов с учетом наиболее вероятных штаммов микроорганизмов, вегетирующих в венозных трофических язвах. Препаратами первой очереди могут быть защищенные пенициллины (ампиокс, амоксиклав). Использование цефалоспоринов 1-2-го поколения (цефалексин, цефаклор, цефуроксим), а также тетрациклинов (доксициклин) менее предпочтительно в связи с их изолированным грамположительным спектром действия. При подозрении на высокую активность синегнойной палочки применяют карбенициллин, тикарциллин, азлоциллин либо пиперациллин.
Упорное течение микробно-воспалительного процесса в условиях комплексного лечения трофической язвы служит показанием к проведению микробиологического посева с последующей коррекцией проводимой антибактериальной терапии. Выделение полирезистентных штаммов определяет необходимость парентерального использования антибиотиков группы резерва (ванкомицин, цефалоспорины 3 — 4-го поколения, карбапенемы) до полного разрешения явлений острого целлюлита (в среднем 7 – 10 суток). Наличие в трофической язве грибковой флоры является показанием к назначению флуконазола в дозе 50 – 100 мг в сутки.
Флеботропные лекарственные препараты. РКИ и результаты мета-анализа показывают, что МОФФ (1000 мг в сутки) в сочетание с компрессионной терапией ускоряет заживление венозных трофических язв площадью до 10 см² в сроки до 6 месяцев. Для других ФЛП достоверных данных относительно их эффективности при венозных язвах нет.
Местное лечение венозных трофических язв.
Местная терапия – ключевой этап лечения трофических язв венозной этиологии. Выбор конкретных лечебных средств зависит от особенностей раневого процесса, состояния тканей, окружающих трофическую язву, и конечности в целом.
Туалет трофической язвы. При обработке трофической язвы оптимальным можно считать струйное промывание ее поверхности стерильным, подогретым до 37°С, физиологическим раствором. Следует избегать применения концентрированных антисептиков (йод-повидон, перекись водорода, мирамистин, гипохлорид натрия и др. ), традиционно используемых при острых ранах. В условиях трофических язв они не только уничтожают микроорганизмы, но и оказывают цитотоксическое действие, повреждая грануляционную ткань. Лаваж под повышенным давлением, включая вихревую терапию нежелательны, так как они способствуют проникновению микроорганизмов в толщу тканей и повреждают микроциркуляторное русло. Хирургическую обработку или дебридмент проводят при наличии большого количества некротических тканей и фибрина. При этом в ходе процедуры не следует стремиться обнажить дно трофической язвы.
Раневые покрытия. Существенное влияние на нормальное течение репаративных процессов на территории язвы оказывают местные физико-химические условия. С одной стороны, избыточная влажность служит причиной гибели клеток эпителия. С другой — недостаток влаги приводит к высыханию и замедлению процесса эпителизации. Грубые нарушения газового состава и кислотности среды также неблагоприятно сказываются на функциональной клеточной активности, а в определенных случаях создают условия для активизации патогенной микрофлоры. Доказано, что влажная среда необходима для самоочищения раны, пролиферации и миграции эпителиоцитов. При достаточном количестве жидкости в экстрацеллюлярном матриксе образуется более рыхлая фиброзная ткань с формированием в последующем менее грубого, но более прочного рубца.
Наибольшие перспективы в лечении трофических язв венозной этиологии связаны с использованием раневых покрытий нового поколения. Основными задачами таких повязок служат:
предупреждая ее высыхание и формирование сухого струпа;
- способствовать повышению репаративных ресурсов местных тканей;
- сохранять микроциркуляцию и оксигенацию краев язвенного дефекта;
- благотворно влиять на окружающую кожу, защищать ее от мацерации,
Всеми вышеперечисленными свойствами в наибольшей мере обладают так называемые интерактивные повязки (табл. 8). Это повязки комплексного патогенетически направленного действия, способные в течение продолжительного срока создавать и поддерживать в патологическом очаге оптимальную для заживления раневую среду со сбалансированным уровнем влажности и сорбции раневого экссудата и, вследствие этого, обеспечивающие своевременное очищение и нормализацию репаративно-регенераторных процессов в ране. Интерактивные повязки, как правило, обладают низкой адгезией к раневой поверхности, способны поддерживать постоянство газового состава и уровня рН тканей.
Табл. 8. Современные перевязочные средства, применяющиеся для лечения венозных трофических язв.
Абсорбируют жидкость, способствуют быстрому очищению раны, стимулируют процессы пролиферации, обладают низкой адгезией. Защищают от повторного и вторичного инфицирования. Хорошо сочетаются с эластичной компрессией.
Паропроницаемы. Активно абсорбируют жидкость, поддерживая сбалансированную влажную среду. Очищают язвенную поверхность от фибрина. Стимулируют грануляции, защищают кожу от мацерации. Защищенные гидроактивным гелевым слоем гидрофильные губки позволяют осуществлять местное лечение от момента очищения до полной эпителизации язвы.
Необратимо связывают жидкость, поддерживая сбалансированную влажную среду и способствуя очищению раны, дренированию и гемостазу.
Стимулируют рост и развитие грануляционной ткани. Не нарушают микроциркуляцию и оксигенацию краев язвы. Требуют дополнительного применения вторичной повязки и средств фиксации.
Создают и длительно поддерживают влажную среду, прозрачны.
Умеренно поглощают и очищают, уменьшают боли, не адгезивны.
Абсорбируют жидкость, стимулируют грануляции и эпителизацию, защищают от вторичного инфицирования.
Хорошо проницаемы, легко моделируются на ранах сложной конфигурации.
Не прилипают к ране, защищают грануляции, но требуют дополнительного применения вторичной повязки и средств фиксации.
Выбор того или иного перевязочного средства требует обязательного учета фазы течения раневого процесса и степени экссудации. Так повязки, применение которых рационально в фазу воспаления, благодаря структуре своего материала, способны инактивировать раневой экссудат, способствуют необратимой элиминации микроорганизмов, токсинов и тканевого детрита, стимулируя при этом процесс отторжения некротизированных тканей. В свою очередь покрытия, используемые при лечении «чистых» заживающих язв, поддерживают необходимую влажность и аэрацию, надежно защищают от механических повреждений и вторичной контаминации, стимулируют репаративные процессы.
Атравматичность и безопасность – важнейшие свойства современных интерактивных повязок. Атравматичность, подразумевает легкость удаления покрытия за счет низкой степени адгезии к раневой поверхности. Под безопасностью понимают отсутствие механического и химического раздражения, а также гипоаллергенность. Дополнительным достоинством является их способность к моделированию, позволяющая закрывать раневой дефект любой формы на различных участках тела. Многие раневые покрытия являются самофиксирующимися или имеют дополнительный самоклеящийся рант, обработанным гипоаллергенным клеем. Такие повязки следует применять только у пациентов с нормальной кожной чувствительностью при отсутствии дерматита и/или экземы. Современные интерактивные повязки выпускают в готовой стерильной упаковке, с маркировкой, обеспечивающей простоту в использовании.
Суперпоглотители способны поглощать и необратимо сорбировать раневое отделяемое. Представляют собой многослойную подушечку, которая в качестве активного вещества содержит гранулированный полиакрилатный суперпоглотитель, имеющий высокую степень сродства к белкам раневого отделяемого. Физиологический раствор, которым пропитано раневое покрытие непрерывно, в течение 24 часов, выделяется в рану, замещается на экссудат, обеспечивая раневой диализ и микробную деконтаминацию. Увлажнение некрозов способствует их размягчению, более легкому отторжению и очищению раны. В настоящее время дальнейшее совершенствование механизма «промывание-абсорбция», уменьшение адгезивных свойств и создание условий для полной необратимой инактивации абсорбированной микрофлоры посредством внедрения в состав поглотительного элемента антисептика полигексаметилен бигуанида (ПГМБ) позволяет увеличивать интервалы между перевязками до 72 часов без угрозы повторного инфицирования язвы.
Альгинаты производят из морских водорослей. Их основу составляет кальциевая соль альгинатовой кислоты, а также полимерные цепи маннуроновой и гиалуроновой кислот. Альгинатные повязки укладывают в рану в сухом виде. При контакте с кровью и раневым секретом за счет набухания волокон они превращаются в гигроскопичный неадгезивный гель, заполняющий рану. При этом микроорганизмы и токсины оказываются надежно связанными в структуре геля. В результате происходит быстрое очищение ран и создается благоприятный для заживления микроклимат. Обязательным условием применения перевязочных материалов на основе альгината кальция является наличие жидкости в ране. Повязку применяют во всех фазах раневого процесса при средней и выраженной экссудации вплоть до полной эпителизации. Альгинат кальция обладает гемостатическими свойствами и может быть использован для лечения глубоких и/или кровоточащих язв. Противопоказанием к применению повязок на основе альгината кальция является сухой некротический струп и наличие в ране элементов, не являющихся источником роста грануляционной ткани (обилие открытых сухожилий, суставные капсулы, надкостница и т. д. ).
Губчатые повязки состоят из синтетических губчатых материалов, лечебное действие которых основано на эффекте вертикальной капиллярности и низкой адгезии. Способны создавать сбалансированную среду на раневой поверхности, стимулировать рост грануляционной ткани и изолировать язву от вторичного инфицирования. Используют при лечении трофических язв с обильной экссудацией в первой и второй фазах раневого процесса. Преимуществом является то, что структура материала позволяет сочетать их вместе с эластической компрессией без снижения сорбционных свойств раневого покрытия. Показанием к смене повязки является ее полное насыщение экссудатом, проявляющееся подтеканием жидкости или деформацией внешнего слоя покрытия.
В настоящее время разработаны и выведены на отечественный рынок гидрофильные губчатые повязки, защищенные гидроактивным атравматическим покрытием. Сетчатое атравматичное гидрогелевое покрытие с начальным 35%-ным содержанием влаги, являющееся контактным слоем повязки, позволяет существенно уменьшить адгезию губки к раневой поверхности и эффективно увлажнять даже сухую язвенную поверхность. Пролонгированное выделение жидкости такой повязкой позволяет обеспечить необходимый баланс влажности и сорбции от момента очищения язвы от детрита и до полной ее эпителизации. Повязка также не теряет своих свойств в случае применения эластической компрессии и может находиться на ране в среднем 3-5 дней.
Гидроколлоиды применяют во 2–ой фазе раневого процесса. При контакте с раневым экссудатом коллоидный компонент набухает и переходит в гель. К основным преимуществам данных покрытий следует отнести хорошую фиксацию к раневой поверхности, высокую атравматичность, легкую моделируемость по форме, как конечности, так и язвенного дефекта. Недостатком гидроколлоидов служит их непрозрачность, затрудняющая визуальный контроль состояния раневого дефекта. О насыщении гидроколлоидов и потере сорбционной активности свидетельствует деформация повязки в виде пузыря и изменение ее цвета. При смене повязки (в среднем раз в 2 — 3 дня) ее остаток удаляется с раневой поверхности влажным тампоном. Низкая сорбционная способность, а также недостаточная проницаемость для газов и воды ограничивает применение гидроколлоидов при выраженных экссудативных процессах.
Гидрогелевые повязки представляют собой готовый сорбционный гель, фиксированный на прозрачной полупроницаемой мембране с содержанием до 60% воды, обладающий умеренной сорбционной активностью. Гель удерживает постоянную форму и поддерживает рану во влажном состоянии, одновременно поглощая избыточный секрет. Данные покрытия применяют с целью регидратации сухого некротического струпа или стимуляции эпителизации гранулирующих язвенных дефектов. Повязки на основе гидрогеля не приклеиваются к ране, что обеспечивает их высокую атравматичность. Наружная поверхность покрытия непроницаема для микроорганизмов и воды и при этом прозрачна. Последний фактор обеспечивает возможность визуального контроля и протоколирования состояния трофической язвы без удаления повязки. Показанием к смене покрытия является его помутнение и утрата прозрачности.
Атравматические сетчатые повязки изготавливают на основе нейтральной гипоаллергенной гидрофобной мазевой массы, либо перуанского бальзама. Они обладают антисептическим действием и стимулируют репарацию тканей. Преимуществом атравматических сетчатых повязок служит способность не прилипать к ране и не препятствовать оттоку избытка раневого отделяемого. Наряду с атравматичностью, данный фактор защищает покрытия от высыхания и предотвращает образование рубцовых контрактур. Более значительным антимикробным действием обладают серебросодержащие атравматические повязки. При контакте с раневой поверхностью происходит медленное равномерное высвобождение частиц активного серебра, которые обладают широким спектром антимикробной активности. Срок службы такой повязки, при условии умеренно выраженной экссудации, составляет 7 суток. Атравматические повязки используют для покрытия донорских участков при аутодермопластике трофических язв.
Дополнительные методы местного лечения венозных трофических язв. К дополнительным методам местного лечебного воздействия на область трофической язвы относят лазерное облучение, вакуумную обработку раны, ее биологическую санацию и лечение в управляемой абактериальной среде.
Лазерное излучение. Использование лазерного излучения рационально в первой фазе раневого процесса. При обработке инфицированной раны происходит выпаривание ее поверхностных слоев с образованием тонкостенного стерильного струпа. Данные процессы сопровождаются значительным снижением степени микробной контаминации язвы. Наибольший лечебный эффект лазерного излучения получен при воздействии на трофические язвы небольшой площади.
Вакуумная обработка трофических язв. Вакуумирование является одним из методов санации хронических ран, который можно применить и в отношении трофических язв венозной этиологии. Основными патогенетическими аспектами вакуумирования является удаление слабо фиксированных нежизнеспособных тканей, значительное снижение степени бактериальной контаминации тканей и стимуляция репаративных процессов. Совершенствование стационарных и мобильных аппаратов, обеспечивающих пролонгированное вакуумное воздействие, оснащение их диалоговой программой и аварийной системой предупреждения, позволяет решить проблему лечения хронических ран на совершенно новом уровне.
Биологическая санация трофических язв. В настоящее время возрождается интерес к методу очищения гнойно-некротических язв с использованием личинок зеленых мух (Larval therapy). Специально выращенные личинки при помещении в рану оказывают очищающее воздействие посредством выделения мощных протеаз. Под их воздействием девитализированные ткани подвергаются некролизу, становятся аморфными и поглощаются личинками. Основная проблема биологической санации трофических язв заключается в неоднозначном этическом и эстетическом восприятии метода врачами и пациентами.
Лечение трофических язв в управляемой абактериальной среде. Метод бесповязочного лечения обширных гнойных ран в управляемой абактериальной среде основан на принципе гнотобиологической изоляции. Область язвенных дефектов изолируют от внешней среды в прозрачной пластиковой камере и постоянно подают в нее поток стерильного воздуха, создавая оптимальную для заживления раны среду. Недостатком метода является его громоздкость, возможность проведения только в стационарных условиях, а также значительное снижения качества жизни пациента, вынужденного длительное время соблюдать строгий постельный режим.
Компрессионная терапия является необходимым компонентом лечения венозных трофических язв и предотвращения их рецидива. При открытой язве с явлениями венозного отека, целлюлита и экссудации предпочтение отдают многослойным бандажам, сформированным из бинтов ограниченной растяжимости. Для профилактики рецидива, как правило, используют медицинский компрессионный трикотаж.
Алгоритм местного лечения венозных трофических язв
I-я фаза раневого процесса. Большое количество некротических масс и фибрина служит показанием к применению раневых покрытий из группы суперпоглотителей в сочетании с многослойным компрессионным бандажом. Смену повязки проводят ежедневно. При высокой или средней экссудации рекомендуется применение губчатых, альгинатных или атравматических повязок с антисептическими свойствами в сочетании с вторичными сорбционными повязками. Антибактериальные свойства дренирующих и сорбционных повязок могут быть усилены дополнительным применением атравматических серебросодержащих покрытий. Раневые покрытия и компрессионный бандаж накладывают на срок не менее 24 часов. Если отек спадает быстро, то смену бандажа осуществляют ежедневно независимо от вида интерактивной повязки.
II-я фаза раневого процесса. При высокой или средней степени экссудации применяют губчатые повязки. При повышенной чувствительности окружающей язву кожи следует исключить губчатые повязки с фиксирующим контуром. При низком и среднем уровне экссудации во вторую фазу раневого процесса используют гидрофильные губки, защищенные гидроактивным гелевым слоем, или гидроактивные окклюзирующие повязки, которые наилучшим образом стимулируют заживление хронической раны. Лишь при минимальном уровне экссудации во вторую фазу раневого процесса можно отказаться от применения раневой окклюзии в пользу атравматических повязок, которые можно рассматривать в качестве средства выбора при лечении хронических ран в условиях средней или низкой экссудации при чувствительной коже, окружающей язву. При нормальной чувствительности кожи предпочтительным вариантом местного лечения во вторую фазу являются гидроколлоидные повязки, которые наилучшим образом стимулируют образование грануляций.
В условиях активно гранулирующей трофической язвы, как при наличии отека, так и при его отсутствии, проведение компрессионной терапии может быть осуществлено посредством многослойного бандажа, включающего специальные бинты, импрегнированные окисью цинка и глицерином.
III-я фаза раневого процесса. В стадию эпителизации алгоритм местного терапевтического воздействия на венозные язвы несколько упрощается за счет значительного уменьшения степени выраженности экссудативных процессов. При нормальной коже возможно как продолжение лечения губчатыми повязками с гидроактивным слоем, так и местное применение тонкослойных гидроколлоидных и гидрогелевых повязок. При чувствительной коже оптимальным вариантом лечения служат гидрогелевые покрытия без фиксирующего контура или гидроактивные атравматические повязки. Как правило, на данном этапе течения патологического процесса отек конечности выражен незначительно, что дает возможность широко использовать медицинский компрессионный трикотаж. В случае, если отек конечности сохраняется, применяют многодневные компрессионные бандажи.
Получение отчетливого клинического эффекта от консервативной терапии в течение 6-ти недель, заключающееся в уменьшении площади и глубины трофической язвы, улучшении трофики окружающих тканей, ликвидации отечного и болевого синдрома, позволяет рекомендовать ее продолжение вплоть до полного закрытия трофической язвы. При активной трофической язве показанием к операции является неэффективность адекватного консервативного лечения.
Все виды хирургического вмешательства, выполняемые у пациентов с трофическими язвами можно разделить на две группы. В первом случае задача оперативного пособия заключается в устранении патологической регионарной венозной гиперволемии, во втором – пластическое закрытие трофической язвы.
Операции на поверхностной венозной системе
При варикозной болезни с высоким вено-венозным сбросом выполняют кроссэктомию с последующим стриппингом большой подкожной вены на бедре. Следует избегать расширенных флебэктомий на голени, чреватых гнойно-некротическими осложнениями. У пациентов высокого риска, а также в качестве средства устранения резидуального варикозного расширения вен используют флебосклерозирующее лечение, лазерную и радиочастотную коагуляцию.
Для ликвидации горизонтального рефлюкса применяют эндоскопическую диссекцию перфорантных вен, а также их склерооблитерацию или термическую коагуляцию под контролем УЗИ.
Оперативные вмешательства на глубокой венозной системе (пластика венозных клапанов, шунтирующие операции) у больных с трофическими язвами выполняют крайне ограниченному контингенту пациентов в случае безуспешности всех остальных методов лечения.
Большая площадь трофической язвы иногда требует хирургического восполнения дефекта тканей. С этой целью используют аутодермопластику расщепленным кожным лоскутом, как в качестве самостоятельного метода, так и в сочетании с вмешательством на подкожных и перфорантных венах.
В качестве донорской зоны, как правило, используют переднелатеральную поверхность бедра. Забор кожного лоскута толщиной 0, 5 – 0, 8 мм осуществляют механическим, реже — ручным дерматомом. После аппликации донорской кожи по всей площади трофической язвы раневую поверхность укрывают неадгезивной повязкой и накладывают компрессионный бандаж сроком на 3 – 5 суток. С целью закрытия донорской зоны наиболее рационально использование атравматических сетчатых повязок.
Автор статьи:
Баринов Виктор Евгеньевич
И.о. заместителя главного врача (по хирургии), научный руководитель (врач сердечно-сосудистый хирург, флеболог), д.м.н., доцент
]]>