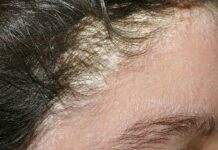
Экземой называют дерматоло- гическое заболевание, в процессе которого на поверхности кожного покрова появляются высыпания, зачастую в виде мелких пузырьков, наполненных жидкостью. Из-за этих зудящих, воспаленных элементов заболевание и получило свое название. Слово имеет греческие корни и значение «кипеть», так точно описывающее главный симптом экземы – зудящие воспаления.
В структуре кожной патологии 30-40% диагнозов приходится именно на это заболевание. Экзема у детей фиксируется приблизительно в 4 раза чаще, чем у пациентов зрелого возраста, но, по данным World Allergy Organization, ею страдают до 5% взрослых мужчин и женщин в мире 1 .
● Не заразна, не передается через прикосновения. Чтобы заболеть экземой, нужно иметь определенную предрасположенность.
● Заболевание относят к категории идиопатических, то есть никто точно не знает, почему оно возникает.
● Существует более 10 видов экземы, они отличаются распространенностью, локализацией на том или ином участке тела, симптомами.
● Воспаление возникает на открытых участках кожи, чаще всего в области лица и конечностей. Особенно часто обнаруживают экзему на руках.
Это заболевание относят к категории идиопатических и мультифакторных, то есть достоверно определить его причину трудно, и, вероятнее всего, имеет место комплекс из нескольких факторов.
Факторы, которые провоцируют воспаление, могут быть экзогенными (внешними) или эндогенными (внутренними).
▪ занесенная в рану бактериальная или грибковая инфекция;
▪ аллергены в виде продуктов, косметики, лекарств, тканей и т.п.;
▪ перепады температур, сухость воздуха, воздействие солнечных лучей и др.
▪ генетическую склонность к аллергическим реакциям (нарушение иммунной регуляции);
Согласно федеральным клиническим рекомендациям по ведению больных экземой, выделяют 5 клинических форм заболевания: истинная экзема, микробная, себорейная, детская, профессиональная. В рамках этих клинических форм выделяются подвиды: дисгидротическая, нуммулярная, варикозная, микотическая и др.
Также часто говорят о сухой экземе и мокнущей, острой и хронической, ограниченной и распространенной. Мы опишем самые распространенные виды, для которых характерна локализация экземы на руках.
Провоцирующие факторы: стресс, сбои в работе эндокринной системы, нарушения работы желудочно-кишечного тракта.
Локализация: высыпания располагаются симметрично, поражают лицо, руки, ступни.
Характер высыпаний: эритемы (покраснения кожи), везикулы (множественные или единичные пузырьки с жидкостью), точечные эрозии с мокнутием, корочками, расчесы. Участки здоровой кожи чередуются с пораженными, воспаления не имеют четких границ.
Провоцирующие факторы: повышенное потоотделение, стресс, природные аллергены, а также химические вещества, содержащиеся в повседневных предметах и пище (никель, кобальт).
Характер высыпаний: крупные везикулы, наполненные серозным содержимым, после вскрытия приводят к образованию эрозии, обильно мокнут. При высыхании могут превращаться в болезненные трещины.
Провоцирующие факторы: нарушение целостности кожного покрова, попадание инфекции в виде бактерий, вирусов, грибков.
Характер высыпаний: в ходе воспалительного процесса очаги поражения располагаются асимметрично, имеют четкие границы и «кайму» из отслаивающегося эпидермиса. Центральная часть очагов напоминает колодец, наполненный гнойным содержимым. Вокруг него располагаются множественные везикулярные высыпания.
Провоцирующие факторы: повреждения кожи (например, укус насекомого или царапина), сухость кожного покрова, нарушение кровотока в конечностях, аллергическая реакция на кобальт и никель, содержащиеся в повседневных предметах и пище.
Локализация: руки (включая кисти) и ноги, чаще в местах сгибов.
Характер высыпаний: монетообразные пятна красного или розоватого цвета с мелкоточечным мокнутием и отшелушивающимися корочками.
Провоцирующие факторы: грибковый агент, проникший через повреждения на коже (трещины, порезы, эрозии).
Локализация: стопы, ладони, голени, эпидермис между пальцами.
Характер высыпаний: зудящие высыпания в виде папул и везикул, края пораженных участков четко очерчены.
Провоцирующие факторы: регулярный контакт кожи с агрессивными производственными аллергенами (например, соединения ртути, пенициллины, полусинтетические антибиотики, хлор и др.)
Локализация: на открытых участках кожи в местах соприкосновения с раздражителем, чаще всего на кистях рук и предплечьях.
Характер высыпаний: множественные везикулы с мокнутием, корочками, расчесами, четкие границы между пораженными участками и здоровой кожей.
Для всех форм заболевания главным симптомом является зуд в пораженной области. Также характерны отечность, покраснения, появление сыпи (чаще всего везикулярной), повышенная сухость кожи, огрубление и утолщение её в местах воспаления.
В зависимости от подвида экзема на руках может сопровождаться специфическими симптомами. Например, профессиональная часто протекает на фоне повышенной температуры тела, идиопатическая имеет симметричный характер, дисгидротическая приводит к образованию мокнущих ран.
Острая, подострая и хроническая – такие стадии течения болезни описаны в клинических рекомендациях Российского общества дерматовенерологов. Классификация учитывает интенсивность проявления симптомов и протекание воспалительного процесса 1 .
В острой стадии пораженные участки кожи покрываются множественными везикулами, которые увеличиваются в размерах и воспаляются. Затем эти пузырьки, наполненные серозной жидкостью, лопаются, превращаются в мокнущие ранки. Процесс сопровождается усиленным зудом, повышением температуры тела, возникает чувство жжения на поврежденных участках.
Подострая стадия заболевания предшествует острой – когда появляются эритемы (покраснения на коже с первыми признаками воспаления) и ощущение дискомфорта, а также сменяет её – когда лопнувшие пузырьки подсыхают, образуя чешуйки или корочки. С этой стадией развития болезни связаны такие явления, как лихенификация – утолщение кожи в местах регулярного расчесывания или трения, и эскориация – повреждения кожи в результате расчесывания, с засохшей кровяной или серозной коркой.
Для хронической стадии характерны такие проявления, как инфильтрация и лихенификация. В первом случае образуется уплотнение мягких тканей – там, где скапливается экссудат (смесь из частиц крови, лимфы, клеточных элементов, химических веществ). Во втором – усиливается кожный рисунок, кожа на пораженном участке становится пигментированной, грубой, сухой.
Наряду с таким делением экземы на стадии распространена другая классификация, которая учитывает изменение характера элементов на пораженном участке кожи 1 .
▪ Появление эритем: покраснение кожи, появление на ней отеков (эритематозная стадия).
▪ Высыпание папул: образование выпуклостей над поверхностью кожи (папулезная).
▪ Развитие везикул – пузырьков, заполненных жидкостью (везикулезная).
▪ Мокнутие: выделение серозного экссудата на месте вскрывшихся везикул (мокнущая).
▪ Образование сухих корок и корост: постепенное высыхание ранок, образование сухих корок серовато-желтого оттенка (корковая).
Компетентная диагностика важна при любом заболевании, и экзема не исключение. При появлении на коже покраснений, высыпаний, сопровождаемых зудом или жжением, следует обратиться к врачу – дерматологу (дерматовенерологу).
Что будет учитывать при постановке диагноза врач?
▪ Характер зуда (постоянный или периодический, незначительный или нестерпимый), наличие болезненных ощущений (например, жжение).
▪ Отсутствие контактов с инфекционными больными, наличие температуры.
▪ Возможность контакта с аллергенами (животными, незнакомыми продуктами, новыми лекарствами или моющими средствами, и др.).
▪ Локализация высыпаний (например, истинная экзема – на руках или ступнях; а себорейная – на волосистой части головы).
Экзема известна как рецидивирующее заболевание, поэтому диагностика начинается в первую очередь со сбора информации о том, с какими дерматологическими проблемами сталкивался пациент, с какой периодичностью, как давно. Важны возраст, в котором проявилось заболевание, связь его с провоцирующими факторами, наличие аллергических реакций или сопутствующих заболеваний (например, бронхиальная астма, поллиноз).
Физический осмотр дает врачу возможность оценить характер и локализацию высыпаний, дифференцировать экзему от других заболеваний, сопровождающихся сыпью. Также пациенту предложат охарактеризовать зуд (наличие, степень, приступообразность), а в ходе беседы можно сделать выводы о возможных невротических нарушениях.
В ряде случаев для уточнения клинической картины требуется сдать анализы.
▪ Общий анализ крови и общий анализ мочи позволят определить, имеется ли в организме инфекция.
▪ Аллергологическое исследование сыворотки крови покажет, какие вещества пищевого, растительного, животного, химического происхождения способны вызвать у пациента аллергическую реакцию.
▪ Гистологическое исследование выявит возбудителя воспаления и позволит дифференцировать экзему, например, от грибковых инфекций.
Также при диагностике могут назначаться биохимический анализ крови, исследования для определения чувствительности возбудителя к антибактериальным препаратам и др.
В тех случаях, когда диагностирована экзема на руках, как лечить её, может решить только врач. При выборе тактики лечения он будет комплексно решать следующие задачи.
Первый и очевидный способ остановить прогресс заболевания – ограничить контакт с аллергенами. В дополнение к такому охранительному режиму могут быть назначены антигистаминные препараты и энтеросорбенты, способствующие выводу аллергенов из кишечника.
В рамках терапии рекомендуется диета с исключением основных «раздражителей», соблюдение режима сна, ограничение водных процедур, избегание ситуаций, вызывающих стресс.
2. Остановить процесс физического повреждения кожи в процессе расчесывания, не допустить занесение инфекции в открытые раны.
Для устранения зуда при лечении экземы используются наружные средства (прикладываются к пораженным участкам кожи) и успокаивающие препараты.
Для наружного применения рекомендованы примочки с борной кислотой, «марганцовкой», нитратом серебра; проводится обработка антисептиками (к примеру, фукорцином или хлоргексидином), наносятся глюкокортикостероидные средства 1 . К числу таких относится ФениВейт – новый* препарат последнего поколения, который действует на клеточном уровне и способствует уменьшению симптомов, связанных с экземой и дерматитом5 6.
Седативные препараты и психотерапия назначаются в тех случаях, когда зуд вызван тревогой, стрессом, и пациенту требуется помощь в борьбе с беспокойством.
Лечение экземы сопряжено с высокими требованиями к соблюдению правил гигиены, так как воспаленная кожа с открытыми ранками уязвима для инфекций.
Кроме того, следует скорректировать принципы ухода за кожей: выбирать щадящие моющие средства, смягчать кожу, поддерживать влажность воздуха в помещении, выбирать одежду их натуральных тканей (в случае лечения экземы на руках – не использовать перчатки из шерсти и синтетики).
Экзема значительно ухудшает качество жизни пациента. От нее невозможно избавиться раз и навсегда, ее течение проходит циклично, рецидивы сменяются ремиссией. Главная цель терапии – максимально продлить состояние ремиссии и сократить частоту рецидивов.
Помните, что только врач-дерматолог может верно оценить ситуацию и назначить правильное лечение. Он же в случае необходимости направит пациента на консультацию к другим специалистам (гастроэнтерологу, психоневрологу, аллергологу, терапевту, эндокринологу).
1. Федеральные клинические рекомендации по ведению больных экземой: Клинические рекомендации. Российское общество дерматовенерологов и косметологов. – М.: Деловой экспресс, 2013. – 18 с.
2. Краснова О.В. Экзема. Этиология, патогенез, клиника, диагностика и лечение. URSS. 2018.
3. Шмидт Й., Апфельбахер К., Флор К. Экзема / Отделение дерматологии, медицинский факультет, Университет Дрездена, Германия. Mай 2011. www.ncbi.nlm.nih.gov/pmc/articles/PMC3217753/
4. Hanifin JM, Rajka G. Diagnostic features of atopic dermatitis. Acta Derm Venereol. 1980; 92 (Suppl): 44–47.
5. Инструкция по медицинскому применению препаратов ФениВейт крем РУ П N012556/01 от 15.07.2009 и ФениВейт мазь РУ П N012556/02 от 16.07.2009.
6. Кацамбас А.Д., Лотти Т.М. Европейское руководство по лечению дерматологических болезней. – 3-е изд. – М. : МЕДпресс-информ, 2014. – 736 с.
]]>